Une nouvelle piste contre l’excès d’insuline
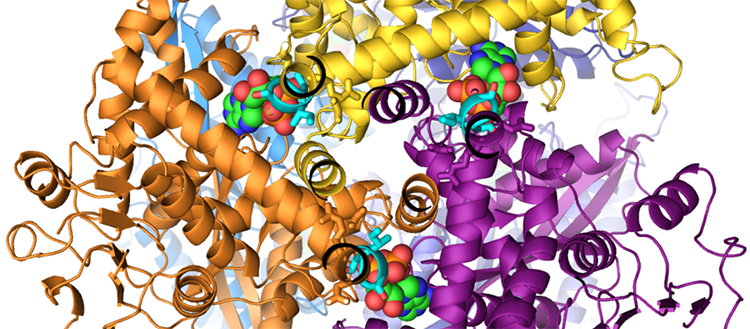
L’hyperinsulinisme congénital est lié à la protéine GDH dont une mutation peut mener à une surproduction d’insuline.
Le diabète se caractérise par un manque d’insuline. Dans le cas de l’hyperinsulinisme congénital, c’est le contraire: les patients produisent l’hormone trop souvent, en trop grande quantité, et cela même sans apports de glucides. L’insuline ayant pour fonction de métaboliser les sucres, sa surproduction conduit à une hypoglycémie chronique. Le cerveau, gourmand en énergie, est constamment sous-alimenté. La maladie peut ainsi entraîner de graves atteintes cérébrales, voire la mort dans les cas les plus sévères. Soutenue par le Fonds national suisse (FNS), une équipe de l’Université de Genève (UNIGE) est parvenue à décrire précisément les effets d’une mutation génétique fréquente dans les cas d’hyperinsulinisme congénital. Publiée dans Human Molecular Genetics, cette découverte pourrait ouvrir la voie à de nouvelles thérapies.
L’hyperinsulinisme congénital déploie ses effets dès la naissance. Bien que considéré comme une maladie rare, avec environ un nouveau-né affecté sur 50’000, il pourrait être sous-diagnostiqué. «Si on ne la suspecte pas, une hypoglycémie peut facilement passer inaperçue chez un nourrisson, explique Pierre Maechler, chercheur au Centre facultaire du diabète de la Faculté de médecine de l’UNIGE et auteur principal de l’étude. Sans intervention, l’issue peut très rapidement s’avérer dramatique.»
Les chercheurs se sont penchés sur une mutation génétique connue dans les cas d’hyperinsulinisme. Le gène incriminé produit notamment une protéine, appelée GDH, qui transmet au pancréas l’ordre de relâcher de l’insuline. Normalement, elle modifie sa forme dès que le taux de sucre sanguin dépasse un seuil limite. Elle s’ouvre ainsi à une molécule dite «accélérateur» qui vient se lier à elle. La protéine passe alors en phase active, ce qui déclenche un signal à l’intention du pancréas: il se met à produire davantage d’insuline.
Dans le cas de l’hyperinsulinisme congénital, le gène mutant entraîne un changement de structure de la protéine. Cette dernière reste en permanence ouverte à la molécule accélératrice, quel que soit le taux de sucre dans le sang. Conséquence: elle envoie constamment au pancréas l’ordre de relâcher de l’insuline, en quantités inappropriées.
Muscles nourris, cerveau affamé
L’insuline favorise notamment le transfert du sucre vers les muscles. En excès constant, elle provoque une sous-alimentation du cerveau, ce qui peut conduire à des dommages cérébraux et à des retards intellectuels, voire au coma ou à la mort dans les cas les plus critiques. Le sucre n’est pas le principal fautif. «Chez les patients, même un repas exclusivement constitué de protéines va déclencher la production d’insuline», explique Pierre Maechler.
Les personnes portant cette mutation développent également un excès d’ammoniac – l’hyperammoniémie – qui peut aussi avoir de graves conséquences sur les fonctions cérébrales. Effectués notamment par la doctorante Mariagrazia Grimaldi, ces travaux ont pu démontrer que ce problème avait exactement la même origine: la version mutante de la protéine GDH, toujours ouverte à son accélérateur, entraîne également une surproduction d’ammoniac par le foie.
Vers de nouveaux traitements
Actuellement, les thérapies de l’hyperinsulinisme congénital sont lourdes: elles vont de l’ablation quasi totale du pancréas – ce qui provoque artificiellement un diabète – à l’administration de molécules aux importants effets secondaires, qui régulent plus ou moins précisément l’activité des cellules pancréatiques.
Cette nouvelle étude pourrait ouvrir la voie à de nouveaux traitements. «Nous pourrions envisager de développer une molécule qui inhibe l’accélérateur de la protéine GDH en venant se lier au même endroit, ce qui réduirait la production d’insuline», suggère Pierre Maechler. Un tel médicament pourrait également trouver une application dans le traitement de l’obésité: sans insuline dans le corps, on ne prend pas de poids. «La protéine GDH pourrait permettre d’en réguler la production, souligne le chercheur. Une telle approche soulèverait bien entendu des réflexions et des problèmes éthiques, dans la mesure où elle pourrait apparaître comme une solution trop facile. Mais nous savons que dans certains cas, les régimes ne marchent pas, et qu’un by-pass gastrique est loin de constituer une solution anodine.»
Le fructose pourrait favoriser le diabète de type 2
L’équipe de Pierre Maechler étudie également le rôle du fructose dans le développement du diabète de type 2. Une publication à venir indique que ce sucre entraîne une hypersensibilité au glucose, laquelle se manifeste par une production accrue d’insuline. Cette découverte pourrait confirmer les liens suspectés entre l’utilisation massive du fructose par l’industrie alimentaire, dès les années 1980, et l’augmentation importante des cas de diabète de type 2, quelques années plus tard.
Consulter le communiqué du Fonds national suisse de la recherche scientifique
Contact: Pierre Maechler
+41 22 379 55 54
