[Précédent]
Introduction
La pubalgie, définie comme un syndrome douloureux de la région inguino-pubienne, est un problème commun de la pathologie sportive. Elle touche principalement des footballeurs et presque exclusivement des athlètes masculins. Bien que son installation puisse être aiguë après un traumatisme franc, elle est le plus souvent d'apparition insidieuse en raison de micro-traumatismes répétés. Malgré un diagnostic différentiel très large, on retient le plus souvent dans un premier temps, après avoir éliminé une pathologie infectieuse ou d'organe, le diagnostic de pathologie de surcharge musculo-tendineuse. Le patient est alors mis au bénéfice d'un traitement conservateur (repos associé à une antalgie puis physiothérapie progressive).
La persistance de la symptomatologie après un traitement conservateur bien conduit doit faire évoquer d'autres diagnostics, notamment celui d'un déséquilibre mécanique siégeant au niveau musculaire entre les adducteurs d'une part et la paroi abdominale antérieure associé le plus souvent à des micro-déhiscences au niveau des muscles abdominaux. Nous présentons le résultat de la prise en charge chirurgicale de 28 patients pour lesquels nous avons retenu le diagnostic de déséquilibre de la fonction musculaire entre la paroi abdominale et les adducteurs de la hanche.
Rappel anatomique
La symphyse pubienne est une amphi-arthrose recouverte d'une fine couche de cartilage hyalin dont les 2 berges sont unies entre elles par un fibro-cartilage. Elle est renforcée par un manchon fibreux périphérique constitué par 4 ligaments:
-
le ligament postérieur qui est continu avec le périoste
-
le ligament supérieur
-
le ligament inférieur ou ligament arqué sous-pubien
-
le ligament antérieur formé par l'entrelacement des fibres terminales des muscles voisins (26).
La région de la symphyse pubienne est le lieu d'insertion de 2 groupes musculaires : paroi abdominale antérieure latérale et adducteurs de la cuisse (Schéma 1).
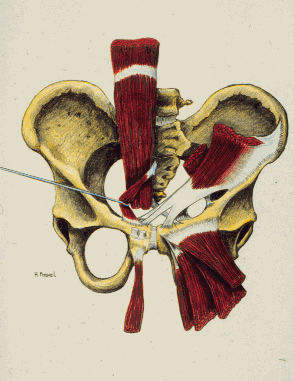 Figure 1 : Insertion des groupes musculaires de la paroi abdominale et des adducteurs de la cuisse dans la région de la symphyse pubienne.
Figure 1 : Insertion des groupes musculaires de la paroi abdominale et des adducteurs de la cuisse dans la région de la symphyse pubienne.
Les muscles de la paroi abdominale antérieure sont le muscle droit de l'abdomen qui s'insère sur le bord crânial du pubis, le muscle pyramidal (inconstant) qui se termine sur la ligne blanche un peu au-dessus de la symphyse pubienne et les muscles obliques externes et internes de l'abdomen dont les insertions participent à la constitution du feuillet superficiel de la gaine du droit de l'abdomen. Le grand droit ainsi que le pyramidal sont innervés par les nerfs intercostaux alors que les obliques le sont par les branches du plexus lombaire (nerf ilio-hypogastrique et ilio-inguinal). La fonction principale de ce groupe musculaire est la flexion du thorax sur le bassin.
Les muscles adducteurs de la hanche sont constitués par l'obturateur externe qui trouve son origine sur le versant interne du trou obturateur, le droit interne (ou muscle gracile) qui s'insère sur la branche descendante du pubis et le long de la symphyse pubienne, le pectiné qui part de l'éminence pectinée, le petit adducteur qui s'attache sur la branche descendante du pubis. Le moyen et le grand adducteur s'insèrent sur la face antérieure des branches horizontales et descendantes du pubis. Ce groupe musculaire est innervé par le nerf obturateur (L2-L4) et sa fonction est l'adduction ainsi que la rotation externe de la hanche.
L'innervation autonome de la région est constituée par les fibres sympathiques émergeant au niveau L1-L2 alors que le réseau parasympathique est constitué par les niveaux S2-S4 et répondent avant tout à des stimuli mécaniques tels que la distension vésicale (12).
Etio-pathogénie (diagnostic différentiel)
Le diagnostic différentiel des pubalgies est vaste. Les plaintes des patients peuvent être des douleurs inguinales des régions sus- et / ou sous-pubiennes. Les signes cliniques sont aspécifiques en raison de la grande complexité anatomique de la région pubienne et de son innervation très riche.
Le diagnostic différentiel d'une pubalgie (2, 7, 12, 14, 15, 16, 19, 20, 25, 27) inclut:
-
les pathologies ostéo-articulaires (arthropathie de la symphyse incluant les atteintes micro-cristallines ainsi que les pathologies par micro-traumatismes répétés, instabilité de la symphyse notamment du post-partum, fracture d'une branche ilio- ou ischio-pubienne, atteinte de l'articulation coxo-fémorale);
-
les pathologies osseuses infectieuses (ostéite du pubis secondaire à une
bactériémie après blessure au niveau des membres inférieurs, idiopathique ou après injection de drogues);
-
les atteintes du système génito-urinaire (infections urinaires banales, prostatite chez l'homme et infections de la sphère gynécologique);
-
les pathologies musculo-tendineuses (élongations / déchirure des adducteurs de la hanche);
-
les pathologies de la paroi abdominales (hernies inguinales, déhiscence ou déchirure partielle des muscles de l'abdomen);
-
les pathologies neurologiques périphériques (compression des branches distales du nerf obturateur par des fascias ou des paquets vasculaires) ;
-
les néoplasies;
-
les douleurs référées (de pathologies rachidiennes telles des hernies discales au niveau dorso-lombaire voire d'une atteinte des ganglions latéro-vertébraux lombaires du système neuro-végétatif) ;
-
un déséquilibre des forces s'exerçant au niveau de la symphyse pubienne (pathologie de surcharge) engendrée par la puissance des adducteurs associée à une faiblesse relative de la musculature de la paroi abdominale ou à la désinsertion partielle de cette dernière. Il est aisé de comprendre ce phénomène si on compare la région inguinale à un bateau à voile (cf schéma). Le mât représente le muscle grand droit de l'abdomen, la quille les adducteurs,le bateau l'arcade crurale et la voile le groupe des muscles latéraux (grand oblique, petit oblique et transverse). Lorsque le vent exerce une force dans la voile (grand oblique, petit oblique et transverse) et que celle-ci n'est pas fixée sur le bateau toute la force s'exerce au pied du mât (muscle grand droit de l'abdomen) en regard de l'insertion de la quille (adducteurs) générant par la même une contrainte sur une surface réduite (cf. schémas à la page suivante).
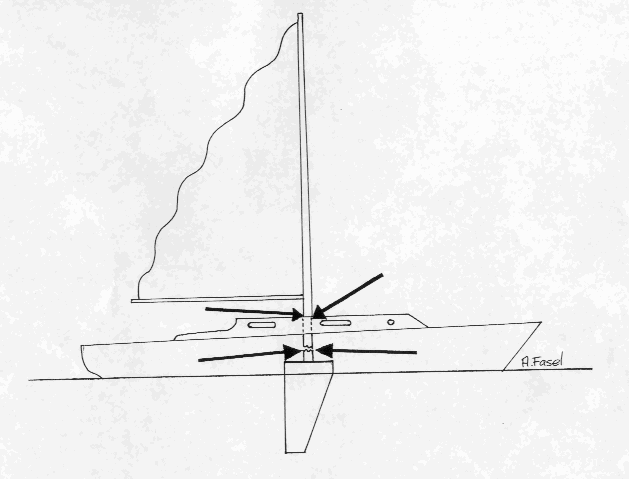 Schéma 1 : Répercussion des forces entre le muscle grand droit de l'abdomen (représenté par le mât) les adducteurs (la quille) et les muscles obliques de l'abdomen ( la grand voile).
Schéma 1 : Répercussion des forces entre le muscle grand droit de l'abdomen (représenté par le mât) les adducteurs (la quille) et les muscles obliques de l'abdomen ( la grand voile).
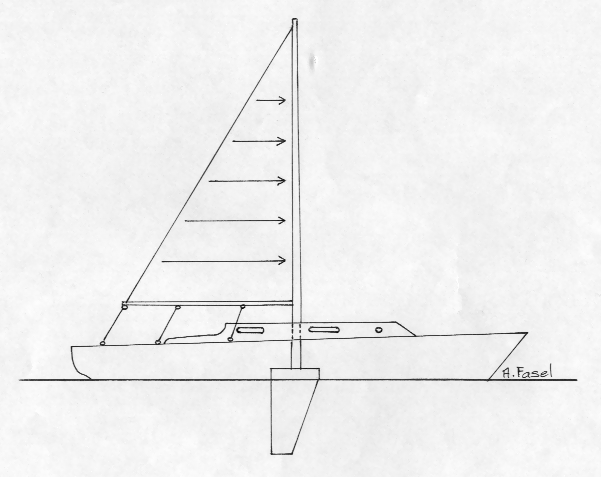 Schéma 2 : Renforcement chirurgical par fixation des muscles obliques de l'abdomen
Schéma 2 : Renforcement chirurgical par fixation des muscles obliques de l'abdomen
Investigations
Le diagnostic d'une pubalgie secondaire à un déséquilibre mécanique siégeant au niveau musculaire entre les adducteurs d'une part trop puissants, et les muscles larges insuffisants de la paroi antéro-latérale de l'abdomen d'autre part, se base essentiellement sur l'anamnèse et l'examen clinique. les examens complémentaires sont peu utiles et permettent essentiellement dans ce contexte d'écarter d'autres diagnostics
L'anamèse révèle tout d'abord une activité sportive régulière (au moins deux entraînements par semaine) et souvent intensive qui concerne en très grande majorité les footballeurs (environ 70 %) (6) mais qui peut néanmoins concerner des coureurs de fond, des escrimeurs, des joueurs de hockey ou de tennis ainsi que des nageurs (7, 11, 24).
La douleur, aggravée lors de l'effort et des manoeuvres de Valsalva (toux, défécation), débute le plus souvent de manière progressive; cependant son apparition peut être brutale, survenant lors d'un mouvement d'abduction forcée en rotation externe (7, 24).
Elle est de localisation sus- et / ou infra-pubienne, la plupart du temps unilatérale mais parfois en barre abdominale et irradie vers le pubis et les testicules. En cas d'association à des algies des adducteurs, c'est la douleur sus-pubienne qui prédomine (9).
L'examen clinique fait apparaître de manière inconstante des signes aspécifiques que sont l'apparition de douleurs lors de la contraction isométrique tant de la musculature abdominale que des adducteurs (9).
L'élément positif qu'il faut absolument rechercher et qui est particulièrement marqué chez des patients longilignes ayant une attitude en hyperlordose avec des ischio-jambiers et des adducteurs musclés et courts (7) est le déséquilibre de la sangle abdominale en confrontant la puissance du grand droit habituellement très développé, à celui des muscles obliques souvent insuffisants. Ceci se traduit par une déhiscence pariétale située entre le tendon conjoint et l'arcade crurale mise en évidence par le
signe de Malgaigne: en hyperlordose on observe l'apparition d'une voussure oblongue entre l'arcade crurale et le bord inférieur des obliques plus marquée à la toux (11).
Les éléments qu'il faut éliminer cliniquement sont les hernies inguinales ou crurales, les adénopathies loco-régionales, des douleurs de coxarthrose débutante, une inégalité de longueur des membres inférieurs, une douleur d'origine viscérale (urologique ou digestive), une plaie au niveau des membres inférieurs ainsi qu'un conflit au niveau de la charnière dorso-lombaire.
Les examens complémentaires doivent être ciblés afin d'exclure certaines pathologies d'organes lorsque l'anamnèse et l'examen clinique sont évocateurs et permettent dans certains cas d'instaurer un traitement étiologique. Ils n'ont, par contre, aucun intérêt lorsqu'ils sont effectués de routine.
Un bilan biologique peut être effectué afin de rechercher un syndrome inflammatoire lorsque l'on évoque une ostéomyélite de la symphyse pubienne, par exemple lors de la présence d'une plaie au niveau des membres inférieurs. Il peut également être utile pour exclure une atteinte infectieuse du système génito-urinaire (2, 3, 20, 23).
La radiographie standard centrée sur le pubis n'a qu'un intérêt limité. Elle n'est indiquée que lorsque l'on suspecte cliniquement une fracture qui peut être pathologique (découverte d'une néoplasie) d'une branche ilio- ou ischio-pubienne ou une fracture par arrachement au lieu d'une insertion tendineuse. Au niveau de la symphyse, on peut relever des anomalies radiologiques qui ont été classifiées en 4 stades par Brunet (5) en 1983:
Stade I:
-
diminution de la densité osseuse sous-chondrale
-
contours osseux flous et irréguliers
-
géodes
Stade II:
-
structure osseuse hétérogène
-
contours plus nets et plus réguliers
-
diminution des géodes
Stade III:
-
contours nets et denses
-
disparition des géodes
-
soulignement des travées
Stade IV:
-
stade inconstant avec calcifications de l'interligne (synostose)
Stade IV + (sportif professionnel):
-
destruction de l'interligne
-
amputation des angles
-
zones anarchiques de sclérose, de reconstruction et d'érosion.
Ces anomalies sont fréquentes chez les sportifs en raison d'une surcharge mécanique de la région pubienne. Il n'y a pas de parallélisme radio-clinique (tant avec les symptômes qu'avec le degré de limitation) et un grand nombre de ces anomalies sont asymptomatiques. Ces images n'apportent pas d'éléments décisifs en terme tant diagnostic que thérapeutique et ne permettent pas non plus de dater la reprise de l'activité sportive (7, 26).
Les clichés dynamiques réalisés en appui monopodal alterné permettent, d'après les données de la littérature, d'affirmer une instabilité symphysaire lorsqu'il existe un décalage vertical de plus de 3 mm des branches horizontales du pubis. Cet examen, contrairement aux clichés radiologiques standards, a une bonne sensibilité et une bonne spécificité. Il permet de proposer un traitement adéquat et d'évaluer le pronostic fonctionnel (7, 8, 13). Il ne fait néanmoins pas partie du bilan habituel de la pubalgie du sportif et n'est effectué, la plupart du temps, que lorsque l'on suspecte une instabilité symphysaire du post-partum.
La scintigraphie osseuse n'a un intérêt qu'en complément de la radiologie standard, sa sensibilité étant meilleure et les modifications scintigraphiques plus précoces. En cas de pubalgie avec une radiographie normale, une scintigraphie osseuse montrant une hypercaptation au niveau de la symphyse peut être diagnostique sous réserve de son manque de spécificité. En effet, toutes les lésions osseuses qu'elles soient traumatiques, tumorales ou infectieuses entraînent une hyperfixation. Par contre, une captation qui se normalise après traitement est un élément positif important pouvant autoriser la reprise progressive d'une activité sportive (21, 26).
Le scanner ne semble apporter aucun élément supplémentaire par rapport aux radiographies standards.
L'imagerie par résonance magnétique (IRM) en tant qu'élément diagnostique de la pubalgie du sportif a fait l'objet de plusieurs études (6, 10, 14). C'est la seule technique d'imagerie capable d'étudier simultanément l'os des branches pubiennes, le fibrocartilage de la symphyse, les insertions tendineuses des adducteurs et des muscles larges de l'abdomen sur le pubis, ainsi que les muscles et cela dans tous les plans de l'espace (13). Dans le contexte de la pubalgie du sportif, l'IRM n'est pas encore un examen de routine mais est probablement l'examen de choix. Elle permet en effet d'effectuer un bilan lésionnel complet lors de douleurs chroniques d'étiologie peu claire et ne répondant que mal au traitement conservateur (10). Pour certains auteurs (6), l'IRM permet d'affiner la stratégie chirurgicale en identifiant, lorsqu'elle est présente, une enthésopathie des adducteurs associée à l'insuffisance de la paroi abdominale.
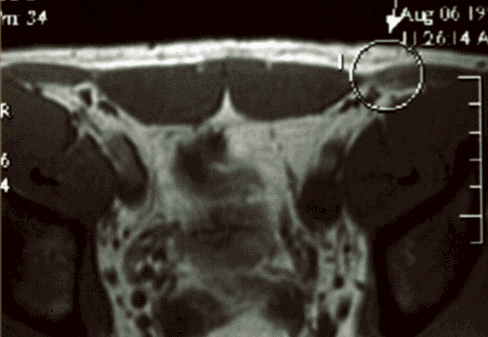 Figure 2 : IRM de la région de la symphyse pubienne montrant une asymétrie des muscles obliques de l'abdomen oedématiés à gauche (cercle) avec des zones hyper-intenses correspondant à des micro-déchirures.
Figure 2 : IRM de la région de la symphyse pubienne montrant une asymétrie des muscles obliques de l'abdomen oedématiés à gauche (cercle) avec des zones hyper-intenses correspondant à des micro-déchirures.
L'échographie quant à elle n'a d'indication que si l'on suspecte une hernie inguinale ou crurale; elle peut être complétée par une péritonéographie. La mise en évidence d'une pathologie herniaire pose dans le contexte d'une pubalgie résistante au traitement conservateur et en l'absence de toute autre étiologie l'indication à un traitement chirurgical.
Traitement conservateur
Les données actuelles de la littérature ne permettent pas de mettre en évidence de consensus concernant la durée du traitement conservateur des pubalgies du sportif. Il va de 2 à 4 semaines pour certains auteurs (15), à 3 mois pour la plupart d'entre eux (5, 11, 26) et peut même aller jusqu'à 6 mois (17).
Le traitement doit être adapté en fonction de différents critères:
-
la ou les formes anatomo-cliniques;
-
l'âge et les motivations du patient;
-
le niveau sportif (amateur ou professionnel);
-
le type de handicap, permanent ou intermittent;
-
l'intensité de la douleur.
Il associe un repos sportif complet suffisamment prolongé pour permettre la consolidation des éléments tendino-musculo-aponévrotiques lésés, une physiothérapie d'abord antalgique puis de rééducation-renforcement musculaire ainsi qu'une médication appropriée à base d'anti-inflammatoires non stéroidiens (5, 11, 26) voire même de stéroides per os (4). Dans les cas rebelles, des infiltrations peuvent être adjointes au traitement précédant.
Selon la littérature, le traitement médical permet d'obtenir la guérison dans environ 80 % des cas (7). Dans une étude (17) portant sur un petit collectif de 12 patients, 9 d'entre eux ayant évolué défavorablement sous traitement conservateur bien conduit de 16 semaines ont été soumis à des injections de stéroides (1 ml de Lidocaïne 1 %, 1 ml de Bupivacaïne 0,25 % et 4 mg de Dexamethasone) dans la symphyse pubienne. 8 patients sur 9 ont pu reprendre une activité sportive complète après ces infiltrations.
Lors de l'échec d'un traitement conservateur de longue durée bien conduit, l'indication opératoire doit être alors prise en considération. La notion de durée évolutive devant bien entendu être intégrée dans le processus décisionnel (7).
Traitement chirurgical
L'indication à une prise en charge chirurgicale doit être réservé aux patients qui n'ont pas présenté d'amélioration clinique évidente après avoir bénéficié d'un traitement conservateur bien conduit d'au moins 3 mois et est réservée aux étiologies pariéto-abdominales (6, 7, 9, 11, 15, 22).
La pubalgie peut être corrigée chirurgicalement de deux façons:
-
soit par une détente des muscles adducteurs, ceux-ci étant considérés comme trop forts,
-
soit par une remise en tension des muscles larges de l'abdomen (6, 7).
La détente des adducteurs peut être réalisée soit par ténotomie percutanée, essentiellement du moyen adducteur, soit par abord chirurgical direct excisant les lésions fibro-cicatricielles siégeant au niveau de l'insertion sur l'ilion des adducteurs. Cette tactique chirurgicale, est actuellement reléguée au second plan car elle est, d'une part, considérée comme trop délabrante pour être proposée à des sportifs de haut niveau (6,7) et, d'autre part, doit être réservée aux formes de pubalgies secondaires à une tendinopathie « pure » des adducteurs, c'est-à-dire sans signe permettant d'évoquer une insuffisance de la paroi abdominale (22).
Nesovic a décrit en 1984, une intervention qui réalise un rééquilibrage par plastie abdominale des forces qui entrent en jeu au niveau de la symphyse pubienne (22). Elle se rapproche de la cure de hernie inguinale selon Bassini (décrite en 1889) (11).
Si nous reprenons l'exemple du bateau à voile le simple fait de fixer la voile sur le bateau (arcade crurale) répartit et distribue les vecteurs de force soulageant par conséquent le pied de mât (insertion grand droit de l'abdomen - adducteurs).
L'intervention de Nesovic comporte un temps de dissection et un temps de réparation. L'incision commence au niveau de l'épine du pubis en direction de l'épine iliaque antéro-supérieure puis on décolle l'aponévrose du grand oblique dans laquelle on observe souvent des déchirures longitudinales.
L'aponévrose du grand oblique est incisée depuis l'orifice superficiel du canal inguinal jusqu'à l'épine iliaque. Après avoir ensuite disséqué le cordon spermatique, on constate souvent une déhiscence entre le bord inférieur du tendon conjoint (fibres arquées irradiant depuis l'aponévrose du muscle transverse de l'abdomen dans le ligament pectiné) et l'arcade crurale.
Le temps de réparation comporte un plan profond, appelé par Nesovic myo-fascio-plastie, qui consiste à amener la paroi abdominale au contact de l'arcade crurale par une suture entre l'extrémité inférieure du grand droit et du tendon conjoint au périoste du pubis puis un temps superficiel (fascio-plastie) qui est la suture de l'aponévrose superficielle sans tension excessive (11, 18).
Nous avons modifié quelque peu cette technique de rééquilibration musculaire. Nous décrivons ici les différents temps de l'intervention.
1. Incision cutanée
Elle est classiquement oblique, en haut et en dehors, depuis l'épine du pubis, constituant la bissectrice de l'angle formé par le bord externe du grand droit et l'arcade crurale. Cette incision donne un jour excellent sur la région mais elle est souvent inesthétique. Aussi, préférons-nous utiliser une incision transversalisée parallèle au pli inguinal et traversant l'orifice inguinal superficiel, donc placée à un travers de doigt au-dessus de l'épine du pubis. La cicatrice formée est beaucoup plus esthétique, sans gêne opératoire. Les plans sous-cutanés sont incisés parallèlement à la peau.
2. Incision de l'aponévrose du grand oblique
Cette incision est menée dans le sens des fibres, en général dans une zone de rupture de l'aponévrose du grand oblique. S'il n'existe aucune zone de faiblesse de cette aponévrose, l'ouverture est menée jusqu'à la partie supérieure de l'anneau marquant l'orifice inguinal superficiel. On peut alors libérer les lambeaux supérieurs et inférieurs de l'aponévrose du grand oblique en ménageant :
-
sous le lambeau supérieur la branche pubienne du nerf grand abdomino-génital ; cette branche doit être décollée du grand oblique pour reposer sur le cordon ;
-
sous le lambeau inférieur, la branche inguinale du nerf petit abdomino-génital. La libération des lambeaux supérieurs permet de mettre en évidence le bord inférieur du petit oblique qui, en règle générale, dans cette pathologie, s'insère très latéralement sur l'arcade crurale, découvrant le cordon et très souvent l'orifice profond du canal inguinal. Le petit oblique est souvent le siège de déchirures dans lesquelles viennent s'incarcérer des fragments de tissu adipeux. Son insertion sur l'arcade crurale se finit très souvent par des lambeaux graisseux (Schéma).
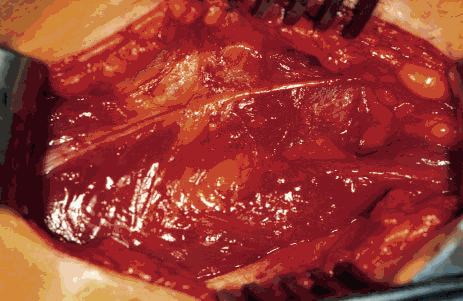 Figure 3 : Vue péri-opératoire de la région du canal inguinal : zones de faiblesse musculaires de la paroi abdominale sous la forme de déchirures dans lesquelles s'insèrent du tissu adipeux (côté droit).
Figure 3 : Vue péri-opératoire de la région du canal inguinal : zones de faiblesse musculaires de la paroi abdominale sous la forme de déchirures dans lesquelles s'insèrent du tissu adipeux (côté droit).
La dissection de la face profonde du lambeau inférieur permet d'individualiser l'arcade crurale et la bandelette ilio-pubienne de Thomson jusqu'à leur insertion au niveau de l'épine du pubis.
3. Découverte et dissection du cordon inguinal
A ce stade de la dissection, le cordon est constitué d'un ensemble incluant les crémasters, la fibreuse commune, les éléments du cordon proprement dits et parfois le sac péritonéal en cas de présence de hernie.
Avant de réséquer les crémasters, il convient de repérer les branches génitales des nerfs abdomino-génitaux afin de les respecter. Avec un instrument mousse, on peut isoler au-dessous de l'épine du pubis, la face postérieure, puis la face interne du cordon, ce qui permet de le charger en masse sur un lacs. La traction du cordon, grâce à ce lacs, en bas et en dehors, met en tension les fibres internes des crémasters qui se détachent de l'épine du pubis et du petit oblique. Ces fibres sont disséquées, liées et réséquées. Le cordon est ainsi libéré de dedans en dehors. De la même façon, les fibres crémastériennes externes sont réséquées. L'ensemble de la paroi postérieure du canal inguinal est ainsi exposé.
Il reste alors un temps important de cette dissection : la ligature du pédicule funiculaire qui permet de libérer la face profonde du cordon et d'individualiser la paroi postérieure jusqu'au bord interne de l'orifice profond.
Le temps suivant se propose de réséquer le crémaster en le divisant sur toute sa longueur, ceci permet d'individualiser un lambeau supérieur à un lambeau inférieur. Les deux lambeaux crémastériens sont liés en laissant un moignon supérieur long, de façon à pouvoir l'incorporer dans la reconstruction pariétale. Nous effectuons sur ces moignons une double ligature d'un fil à résorption lente de façon à éviter la formation d'hématome post-opératoire. Grâce à cette division et résection des crémasters, il devient impossible d'ignorer un sac oblique externe, si petit soit-il. S'il existe un sac oblique externe, il est disséqué et réséqué au niveau de son collet en le liant au niveau de l'anneau interne, mais pas au-delà. L'important est de voir disparaître le moignon du sac dans l'anneau interne. Dans tous les cas, nous nous attachons à identifier de façon certaine le cul-de-sac péritonéal anatomique au niveau de l'anneau interne. Cette identification permettra d'affirmer l'absence de sac oblique externe.
Il existe, en règle générale, dans la pubalgie une faiblesse du fascia transversalis, voire une hernie directe. Le fascia transversalis est ouvert depuis l'orifice interne jusqu'à l'épine du pubis. Cette manoeuvre est effectuée avec soin au niveau de l'anneau interne car les vaisseaux épigastriques immédiatement sous-jacents ne doivent pas être blessés. Une fois ouvert, ce fascia présente deux lambeaux supérieur et inférieur qui sont individualisés en décollant la graisse sous-péritonéale. Le long du lambeau inférieur, court généralement une veine marginale, il est important de ne pas la léser pour éviter les hématomes post-opératoires. Ce lambeau inférieur rejoint le moignon crémastérien latéral au niveau de l'orifice interne. Dans la technique de fascio-myorraphie inguinale selon Nesovic modifiée, il est impératif d'ouvrir le fascia transversalis, qu'il existe ou non une faiblesse à ce niveau.
4. La réfection pariétale
Nous utilisons un fil de Prolène 2.0 Ethicon®. Le premier surjet va suturer le bord libre du lambeau inférieur du fascia transversalis (bandelette de Thomson, ligament ilio-pubien) à la face postérieure du tendon conjoint. Le premier point débute au niveau de l'épine du pubis. Il charge le lambeau inférieur du fascia transversalis de bas en haut puis pique la face latérale de la gaine des droits, puis la face profonde du fascia transversalis et du tendon conjoint (FIG). Le dernier point incorporera le moignon latéral du crémaster à la face profonde du fascia transversalis de façon à former un collet autour du cordon. On effectue ensuite le retour du premier surjet en chargeant le bord libre du lambeau supérieur constitué par le petit oblique et le transverse et le bord inférieur de l'arcade crurale (Schéma).
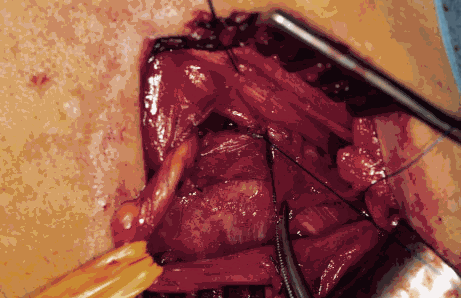 Figure 4 : Vue péri-opératoire permettant de visualiser cordon spermatique (sur le lacs) ainsi que le surjet passant par le muscle petit oblique (côté gauche).
Figure 4 : Vue péri-opératoire permettant de visualiser cordon spermatique (sur le lacs) ainsi que le surjet passant par le muscle petit oblique (côté gauche).
Il faut prendre garde de ne pas trop serrer le manchon musculaire autour du cordon, car il pourrait en résulter une atrophie testiculaire. Le surjet est arrêté au niveau de l'épine du pubis en aval du point de départ. Le deuxième surjet commence au niveau de l'anneau interne et charge le petit oblique et le transverse, l'arcade crurale au-dessus du plan précédent. On arrive ainsi à l'épine du pubis en abaissant progressivement le muscle petit oblique et transverse sur la base de l'arcade crurale permettant de répartir les forces vectorielles des muscles obliques de l'abdomen en les insérant jusqu'au niveau de l'épine du pubis. Le retour est effectué en chargeant le petit oblique en haut et l'arcade crurale au-dessus du plan précédent. Le surjet est arrêté au niveau de l'anneau interne (Schéma)
 Figure 5 : Vue péri-opératoire mettant en évidence les muscles obliques de l'abdomen.
Figure 5 : Vue péri-opératoire mettant en évidence les muscles obliques de l'abdomen.
Le dernier temps de l'intervention consiste à suturer en paletot les deux lambeaux de l'aponévrose du grand oblique par un surjet pré-funiculaire. Le plan cutané est fermé d'un surjet intra-dermique de Vicryl 3.0. Le pansement est constitué de Steri-strip et d'un pansement plastique collant autorisant le patient à se doucher dès le premier jour post-opératoire. Lorsque la lésion est unilatérale, cette intervention est pratiquée de manière ambulatoire et le patient retourne à domicile le soir de l'intervention. Nous infiltrons, à l'aide d'un anesthésique local de longue durée la région inguinale, pratiquant un bloc ilio-inguinal tout à fait comparable à ceux de la technique de Shouldice. Le patient est mis au repos strict pendant six semaines et reprendra, progressivement, son activité physique sous contrôle médical et physiothérapeutique.
Tous les auteurs s'accordent sur la nécessité d'une phase de récupération post-opératoire consistant en 3 semaines de repos, une remusculation isométrique dès les environs du 20ème jour et isotonique après la 6ème semaine. La reprise sportive est progressive. Elle ne doit pas avoir lieu avant la 8ème semaine post-opératoire et cela uniquement si le test d'adduction contrariée s'est négativé (5, 6, 7, 9, 11, 22, 26).
Matériel et méthode
Il s'agit d'une étude prospective effectuée dans notre établissement (Hôpitaux Universitaires de Genève, Policlinique de chirurgie) se basant sur les données cliniques, les découvertes per-opératoire et les résultats basés sur la satisfaction des patients évalués à l'aide d'un questionnaire. Nous avons apprécié ainsi le handicap pré-opératoire et la persistance d'une éventuelle limitation post-opératoire. Nous avons colligé les complications, les traitements complémentaires et pu préciser la chronologie de la reprise des activités sportives.
Ce questionnaire a été envoyé à 28 patients, 26 nous l'ont renvoyé spontanément. 8 parmi ces derniers ont été recontactés par téléphone pour obtenir des précisions quant aux réponses.
Questionnaire
| Sexe : M |
F |
âge : |
| Quand avez-vous été opéré : |
| De quel côté avez-vous été opéré : |
| Sports pratiqués : |
| A quel niveau de compétition ? |
| - lors de l'apparition de la pubalgie : |
| - et maintenant : |
| Douleur : actuellement, avez-vous des douleurs ? |
| aucune |
| après la pratique du sport intensive |
| après la pratique du sport légère |
| en permanence |
| En cas de douleur, veuillez la quantifier sur l'échelle ci-dessous : |
| 0 - - - - > ; 10 |
| En cas de douleur, par quoi la calmez-vous ? |
| Quelle est ou quelle a été la durée de ce traitement ? |
| Depuis l'opération, avez-vous une activité sportive : |
| normale |
| limitée par une douleur de l'aine et si oui, pour quelle activité sportive : |
| impossible en raison de douleur de l'aine |
| Après l'opération, quand avez-vous repris : |
| une activité sportive légère :..........semaines |
| l'entraînement officiel :..........semaines |
| la compétition :..........semaines |
| Avez-vous connu des complications post-opératoires suite à cette intervention chirurgicale pour pubalgie : |
| Si oui , lesquelles : |
| Suite à votre opération, avez-vous dû bénéficier de traitements complémentaires (réopération, médicaments) ? |
| Si oui, lesquels : |
| et pour quelle durée : |
| Le traitement chirurgical de la pubalgie vous a-t-il : |
| guéri |
| fortement amélioré |
| amélioré |
| statu quo |
| aggravé |
| Etes-vous satisfait du traitement chirurgical entrepris pour votre pubalgie ? |
| ð très satisfait |
| ð satisfait |
| ð peu satisfait |
| ð déçu |
| Est-ce que vous recommanderiez cette intervention à vos proches ou à vos amis ? |
| Remarques, commentaire |
Casuistique
Notre série regroupe 28 patients, opérés (par 2 chirurgiens) entre novembre 1984 et décembre 1998 avec un suivi qui a pu être effectué chez 26 d'entre eux (soit 93 %). Parmi ces derniers, 4 (15 %) ont bénéficié d'une ténolyse des adducteurs et 22 (85 %) d'une opération selon Nesovic modifiée. L'âge moyen lors de l'intervention chirurgicale était de 26,8 ans (18 à 43 ans). On relève une très nette prédominance masculine (24 patients soit 92 %) et la plupart d'entre eux sont des footballeurs (17 patients soit 65 %). Les autres sports pratiqués sont le judo et la musculation pour 1 patient, l'équitation (1 patient), le hockey (2) et la natation (1). Deux des patients ne pratiquent aucun sport de manière régulière mais sont des travailleurs de force. L'une des patientes ne pratique également aucun sport particulier mais est très active dans sa vie quotidienne et un des patients pratique en amateur de multiples sports (entraînement en fitness, ski, tennis et cyclisme).
| Sexe |
âge moyen |
type d'intervention |
sports pratiqués |
24 hommes
2 femmes |
26,8 ans (18 - 43) |
Ténolyse (4)
Nesovic (22) |
football (17)
judo et musculation (1)
équitation (1)
hockey (2)
natation (1)
fitness, ski, tennis et cyclisme (1)
travailleurs de force (2)
« active » (1) |
Résultats
Tous les patients ont suivi dans un premier temps un traitement conservateur bien conduit (cf. chapitre correspondant). L'indication opératoire a été posée en raison de la persistance ou de la réapparition de symptômes invalidants lors de la reprise des activités physiques habituelles.
Dans notre série, seul 1 patient n'a pas été amélioré par l'intervention chirurgicale et un autre présente une symptomatologie moindre mais persistante qui le limite dans son sport; tous les autres (83 %) ont repris leurs activités sportives à leur meilleur niveau. La chronologie de la reprise de l'activité sportive est très variable. L'abstention totale de toute activité physique post-opératoire va de 3 à 24 semaines et la plupart des patients (16 soit 61,5 %) ont recommencé à s'entraîner après 6 à 10 semaines de repos. La reprise d'une activité sportive normale est intervenue entre 8 semaines et 8 mois (pour 1 patient) après l'intervention chirurgicale, soit en moyenne 12 semaines.
Il n'y a eu aucune complication post-opératoire et aucun patient n'a été réopéré. La plupart des patients ont bénéficié en post-opératoire d'une antalgie simple par des anti-inflammatoires non-stéroidiens et 4 d'entre eux (15,4 %) ont eu recours à un traitement complémentaire transitoire de physiothérapie.
Les résultats sur les douleurs montrent une disparition complète des symptômes chez 15 patients (57 %). 7 patients (27 % du collectif) présentent des douleurs résiduelles qui n'empêchent pas la pratique d'une activité sportive normale. 4 patients (16 %) restent limités soit lors des activités physiques soit dans la vie quotidienne (cf. tableau).
L'indice de satisfaction est bon puisque 19 patients (73 %) estiment avoir été guéris et 4 (15,5 %) fortement améliorés. Il est intéressant de relever que les résultats les moins favorables ont été obtenus chez les patients ne pratiquant pas une activité sportive régulière et intensive.
Tableau récapitulatif
| Patient |
Opération |
Sport pré-opératoire |
Reprise du sport |
Douleurs |
Guérison |
| Hommes |
| 18 ans |
Ténolyse dte |
football |
sans limitation |
rares lancées |
oui |
| 31 ans |
Ténolyse dte |
football |
sans limitation |
--- |
oui |
| 27 ans |
Ténolyse g. |
football (prof.) |
sans limitation |
--- |
oui |
| 19 ans |
Nesovic g. |
football (prof.) |
sans limitation |
--- |
oui |
| 23 ans |
Nesovic dte |
football (prof.) |
sans limitation |
--- |
oui |
| 21 ans |
Nesovic dte |
football (prof.) |
sans limitation |
--- |
oui |
| 24 ans |
Nesovic dte |
hockey (prof.) |
sans limitation |
--- |
oui |
| 27 ans |
Nesovic g |
football (prof.) |
sans limitation |
--- |
oui |
| 28 ans |
Nesovic ddc. |
judo+musculation |
sans limitation |
cicatrice sensible |
oui |
| 28 ans |
Nesovic g. |
équitation |
sans limitation |
--- |
oui |
| 33 ans |
Nesovic g. |
travailleur de force |
--- |
constantee (7/10) |
non |
| 25 ans |
Nesovic ddc. |
football (prof.) |
sans limitation |
--- |
oui |
| 33 ans |
Nesovic dte |
football (prof.) |
sans limitation |
quelques lancées |
oui |
| 28 ans |
Nesovic g. |
football |
sans limitation |
après le sport |
oui |
| 43 ans |
Nesovic dte |
travailleur de force |
--- |
rare (1/10) |
statu quo |
| 19 ans |
Nesovic ddc |
football (prof.) |
sans limitation |
permanentes (3-5/10) |
oui |
| 39 ans |
Nesovic dte |
hockey (prof.) |
sans limitation |
--- |
oui |
| 34 ans |
Nesovic g. |
ski, tennis, vélo... |
sans limitation |
--- |
oui |
| 33 ans |
Nesovic dte |
football |
sans limitation |
--- |
bien amélioré |
| 26 ans |
Nesovic g. |
football (prof.) |
sans limitation |
après le sport (1 à 5/10) |
oui |
| 28 ans |
Nesovic dte |
football, jogging |
avec limitation |
sensible à la météo (2/10) |
amélioré |
| 20 ans |
Nesovic dte |
football |
sans limitation |
fréquentes (3 à 4/10) |
oui |
| 28 ans |
Nesovic dte |
football |
sans limitation |
--- |
oui |
| 24 ans |
Nesovic ddc. |
football (prof.) |
sans limitation |
sensible après le sport (2/10) |
oui |
| |
| Femmes |
| 20 ans |
Nesovic dte |
très active |
active comme avant |
quotidiennes (5/10) |
améliorée |
| 19 ans |
Nesovic dte |
natation |
sans limitation |
après le sport (2/10) |
bien améliorée |
| g.: gauche; dte: droite; ddc.: des deux côtés. Echelle des douleurs sur 10: 0/10: pas de douleur; 10/10: douleurs maximales. |
Discussion
La pubalgie du sportif de haut niveau représente très certainement, au vu de la littérature actuelle et de notre expérience, une entité nosologique à part entière.
Son étiologie est à attribuer à la répétition de mouvements des membres inférieurs et du tronc associant rotation et adduction forcées. Ces mouvements sont exécutés particulièrement souvent chez les footballeurs (shoot avec le bord interne du pied, changements de direction lors des sprints) et engendrent un déséquilibre des forces musculaires s'exerçant au niveau de la symphyse pubienne qui est souvent associé à des micro-déchirures de la musculature de la paroi abdominale. Le rapport hommes / femmes qui met en évidence une incidence nettement plus élevée chez les hommes est certainement partiellement le reflet de la pratique sportive telle qu'on la trouve dans notre société ; il se peut également qu'en présence d'un bassin plus large, la musculature féminine, bien que moins puissante soit mieux équilibrée.
Il est également à relever que l'analyse de nos résultats, très bons chez les sportifs (footballeurs) de haut niveau mais relativement moins optimaux chez les patients « simplement » actifs ou travailleurs de force, renforce notre hypothèse d'une étiologie bien précise (qui se retrouve dans le 1er groupe mais non dans le second) et de la parfaite adéquation du traitement chirurgical par rapport au mécanisme physio-pathologique.
Prise en charge d'une pubalgie
Nous proposons dans ce chapitre une démarche diagnostique (arbre décisionnel) afin d'optimaliser la prise en charge de cette pathologie chez le sportif. Nous avons tenu compte des données récentes de la littérature ainsi que de notre propre expérience.
L'élément princeps, comme dans toute démarche thérapeutique, est la pose d'un diagnostic qui permet de proposer un traitement adéquat. En l'absence de tout élément anamnestique et clinique évocateur d'une pathologie autre qu'une musculo-tendinopathie, nous estimons que l'IRM doit être au centre de la démarche diagnostique. En effet, cet examen permet de faire un bilan lésionnel complet qui autorise, le cas échéant, de poser rapidement l'indication opératoire.
Une prise en charge chirurgicale rapide sur la base d'une IRM évite l'échec après un long traitement conservateur. Cela permet d'une part d'éviter une longue période d'inactivité particulièrement préjudiciable chez les sportifs de haut niveau et, d'autre part, de faire des économies si l'on tient compte des arrêts de travail et du coût du traitement conservateur (physiothérapie et médicaments).

Commentaires à propos du diagramme:
Anamnèse:
Préciser le sport pratiqué et le niveau actuel ainsi que le degré de limitation.
Rechercher un facteur déclenchant (traumatisme) ainsi que des éléments pouvant faire suspecter une pathologie d'organe (état fébrile, symptomatologie urinaire...).
Examen clinique:
rechercher les signes positifs que sont les douleurs à la
mise sous tension des adducteurs ainsi que le signe de Malgaigne.
Exclure cliniquement une pathologie herniaire, une fracture des branches ischio- et/ou ilio-pubiennes, une instabilité de la symphyse pubienne ainsi qu'une pathologie rachidienne.
Examens complémentaires:
à cibler en fonction des données fournies par l'anamnèse ainsi que par l'examen clinique.
Bilan biologique:
à n'effectuer que si l'on évoque une pathologie infectieuse ou d'organe (formule sanguine, vitesse de sédimentation, sédiment urinaire...).
IRM:
examen de choix puisqu'il permet un bilan lésionnel complet. Permet de préciser une éventuelle indication opératoire et, dans cette optique, de raccourcir la durée du traitement conservateur.
US et/ou péritonéographie:
afin d'exclure une pathologie herniaire lorsqu'on la suspecte cliniquement.
Permet également de mettre en évidence un éventuel lipome.
Radiographies standards du bassin:
Permet d'objectiver une éventuelle fracture de branche ilio- et/ou ischio-pubienne.
Permet également de mettre en évidence une pathologie micro-cristalline comme par exemple une chondrocalcinose.
Utile en outre (par des clichés en appui monopodal alterné) lorsque l'on recherche à confirmer une instabilité clinique au niveau de la symphyse pubienne.
Traitement conservateur:
Sa durée devrait probablement être moins longue que ce qui est décrit dans la littérature (3 mois nous semble être une durée optimale) et nous préconisons d'effectuer une IRM au début de ce traitement.
En effet, des lésions évidentes à l'IRM permettraient de poser rapidement l'indication opératoire et donc de raccourcir considérablement la durée du traitement.
Symptomatologie persistante ou récidivante:
si tel devait être le cas et en absence de tout autre diagnostic différentiel, l'indication opératoire serait posée.
Conclusions
La pubalgie du sportif de haut niveau, particulièrement du footballeur, est probablement due à un déséquilibre des forces exercées au niveau de la symphyse pubienne par des adducteurs puissants d'une part et des muscles insuffisants de la paroi abdominale d'autre part, avec souvent présence de micro-déhiscences au niveau de ces derniers. Après avoir écarté une pathologie d'organe, le patient devrait bénéficier tout au début de son traitement conservateur d'une IRM afin d'effectuer un bilan lésionnel complet qui, selon les situations, permet d'écourter le traitement conservateur et de proposer un traitement chirurgical optimal. L'intervention de Nesovic modifiée est le traitement de choix chez les sportifs de haut niveau et qui permet, dans la très grande majorité des cas, une reprise sans aucune limitation de l'activité sportive antérieure.
La prise en charge telle que nous la proposons est, outre les avantages qu'elle procure au patient en écourtant la durée du traitement et en lui évitant les désagréments des rechutes itératives, très probablement la plus économique. Elle permet en effet de raccourcir la durée des arrêts de travail tout en économisant des traitements conservateurs (médicaments, physiothérapie) peu adaptés à la pathologie en question.
[Précédent]
[Suivant]







