Quand les neurones se retournent contre eux-mêmes
Dans certains cas d’encéphalites, les neurones ne sont pas seulement la cible des attaques, ils en sont aussi les acteurs. Des chercheurs de l’UNIGE et des HUG ont trouvé comment bloquer ce phénomène.
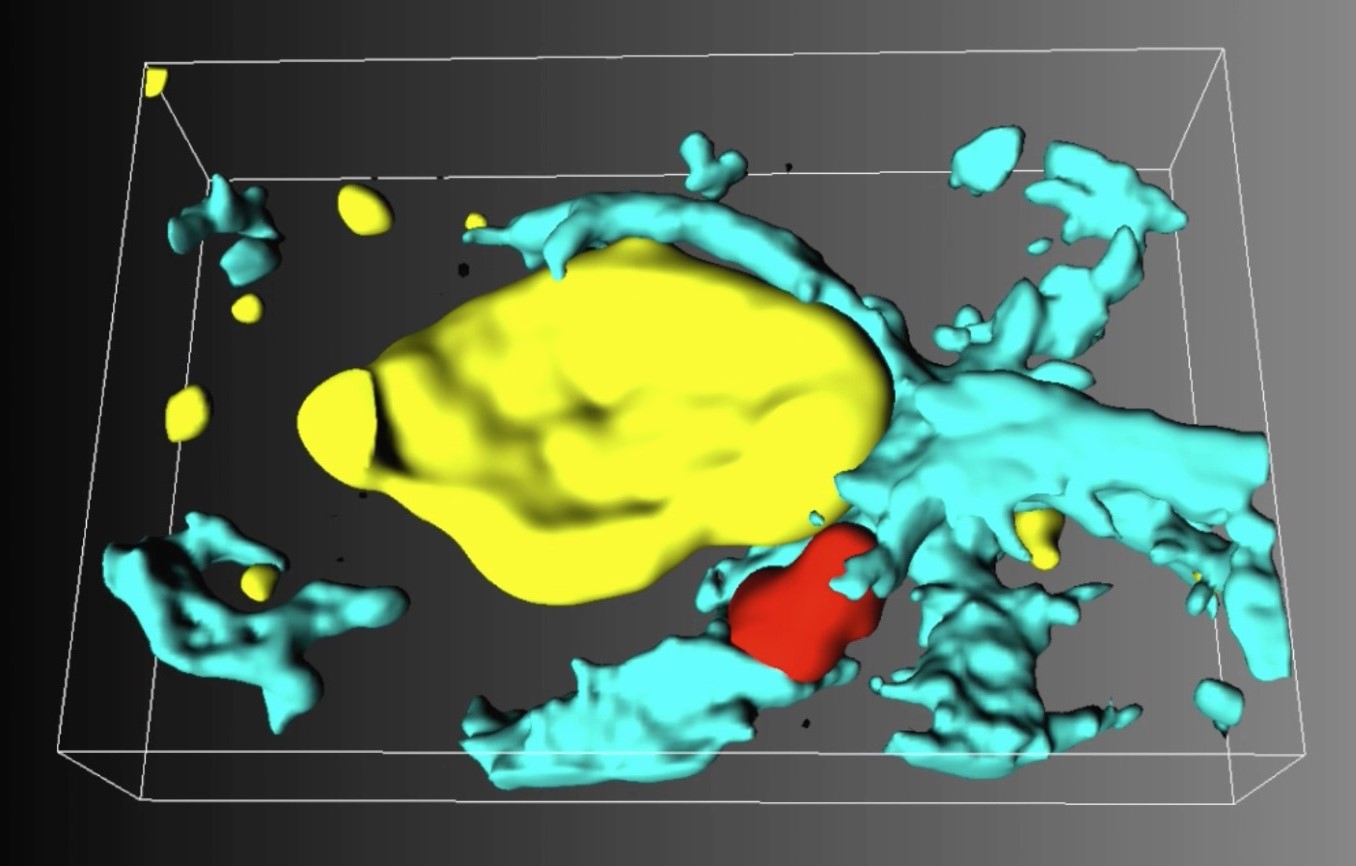
© Doron Merkler, UNIGE. La perte de connexions neuronales (appelées "synapses") résulte d'une interaction entre neurones, cellules T et phagocytes dans un cerveau victime d’inflammation. Le neurone (en jaune) est attaqué par un lymphocyte T (en rouge) et enveloppé par un phagocyte (en bleu) qui dégrade les synapses.
L’encéphalite de Rasmussen est une maladie auto-immune rare qui touche principalement les enfants et peut entraîner des crises d’épilepsie. Résistante aux traitements médicamenteux, elle est aujourd’hui essentiellement traitée par des interventions chirurgicales visant à retirer ou à neutraliser la partie du cerveau affectée. Des chercheurs de l’Université de Genève (UNIGE) et des Hôpitaux universitaires de Genève (HUG) ont pu décrire et maîtriser chez la souris les mécanismes à l’œuvre au sein même des neurones, ouvrant la voie à de possibles traitements. On pensait jusqu’ici que les neurones étaient la cible de cellules du système immunitaire qui s’attaquent aux synapses, les connexions entre neurones. Mais les chercheurs ont découvert que les neurones eux-mêmes jouent un rôle actif dans le déclenchement de ce processus. Une recherche à lire dans la revue Cell.
L’encéphalite de Rasmussen, comme d’autres encéphalites, s’exprime par la présence d’un antigène dans le neurone affecté qui déclenche une réponse du système immunitaire, entraînant à son tour une dégradation des connexions synaptiques. L’équipe de chercheurs emmenée par Doron Merkler, professeur associé au Département de pathologie et immunologie de la Faculté de médecine de l’UNIGE et médecin-adjoint agrégé au Service de pathologie clinique des HUG, a pu montrer que le neurone, loin d’être une victime passive de cette attaque, joue un rôle essentiel dans le déclenchement du mécanisme de défense à l’oeuvre dans le cerveau pour contrer la présence de l’antigène. «Suite à l’intervention des premières cellules du système immunitaire, les lymphocytes CD8+ T qui luttent contre les infections virales, le neurone adresse un signal chimique à d’autres cellules dites phagocytes qui vont ensuite s’attaquer aux synapses. C’est une sorte de tango à trois aux conséquences tragiques», explique Doron Merkler.
Se détruire en voulant se protéger
En présence de l’antigène caractéristique de la maladie, les lymphocytes CD8+ T libèrent une protéine, IFN-γ, captée par les récepteurs du neurone. Ce dernier, par l’intermédiaire de la protéine STAT1, se met alors à produire une molécule baptisée CCL2 qui se diffuse dans l’environnement du neurone où elle va activer d’autres types de cellules du système immunitaire, également appelées phagocytes: Il s’agit des cellules microgliales résidant dans le cerveau et des macrophages provenant de la circulation sanguine. Ce sont ces deux types de phagocytes qui s’attaquent finalement aux synapses. «Si on parvient àcouper le signal émis par le neurone, toute cette cascade de causes et de conséquences pourra être bloquée», souligne Giovanni Di Liberto, chercheur au Département de pathologie et immunologie de la Faculté de médecine de l’UNIGE et premier auteur de l’étude.
Cette description du mécanisme à l’oeuvre a pu être confirmée grâce aux biopsies réalisées chez plus de 20 patients atteints d’encéphalite de Rasmussen, et les chercheurs estiment qu’il est probablement identique pour d’autres formes d’encéphalites. Chez la souris, ce mécanisme a pu être interrompu à différents niveaux. Les équipes de l’UNIGE et des HUG sont ainsi parvenues à bloquer la voie de signalisation des molécules STAT1 et CCL2, ainsi que la migration et l’activation des phagocytes par des interventions pharmacologiques et des manipulations génétiques, évitant dans tous ces cas la dégradation des synapses et permettant de mieux contrôler la maladie.
Pour travailler au développement d’un possible traitement et mener les tests cliniques nécessaires, les chercheurs devront trouver des partenaires, une entreprise toujours difficile dans le cas des maladies rares. «Mais les principes que nous décrivons sont probablement à l’oeuvre dans d’autres maladies qui entraînent une réponse immunitaire forte, et pourraient même jouer un rôle dans la sclérose en plaque», souligne Doron Merkler.
30 août 2018